Résistance aux antibiotiques : explorer de nouvelles voies thérapeutiques innovantes

- La résistance aux antibiotiques est une menace sanitaire majeure qui concerne aussi bien les infections courantes que les maladies graves, et elle évolue rapidement en 2026
- Des voies thérapeutiques innovantes émergent pour compléter ou remplacer les antibiotiques traditionnels, parmi lesquelles les bactériophages, les peptides antimicrobiens et les anticorps monoclonaux
- L’intelligence artificielle accélère la recherche et le tri des molécules actives, tout en aidant à optimiser les phages et les traitements ciblés
- La maîtrise des usages et la prévention restent cruciales: prescription raisonnée, vaccination, hygiene et surveillance renforcée
- Les collaborations internationales et les financements publics-privés soutiennent une transition vers des thérapies plus sûres et plus efficaces face aux bactéries résistantes
Dans le paysage sanitaire de 2026, la résistance aux antibiotiques n’est plus une inquiétude marginale mais un enjeu central pour les clinicians et les politiques de santé. Le rythme d’apparition de bactéries résistantes s’est accentué après des décennies d’utilisation extensive et parfois inadaptée des antibiotiques, tant chez l’humain que dans l’élevage. Cette dynamique a conduit à la dispersion de mécanismes variés de défense : enzymes qui dégradent les molécules, modifications des cibles des antibiotiques, pompe à efflux qui expulse les médicaments, et stratégies de biofilm qui protègent les colonies bactériennes. L’Organisation mondiale de la santé alerte régulièrement sur le fait que des pathogènes courants, tels que le Staphylococcus aureus, Escherichia coli ou Klebsiella pneumoniae, peuvent devenir difficiles à traiter, surtout lorsque les options thérapeutiques restent limitées. L’usage prudent des antibiotiques et la mise en place d’approches alternatives deviennent des tâches prioritaires pour éviter une impasse thérapeutique.
Parallèlement, la recherche pharmaceutique est confrontée à des choix difficiles. Le coût élevé de développement de nouvelles molécules et les taux d’échec importants expliquent pourquoi les nouveaux antibiotiques restent rares sur le marché. Dans ce contexte, les chercheurs explorent des voies thérapeutiques innovantes qui pourraient soit compléter les antibiotiques existants, soit les remplacer dans certaines situations. Les projets de recherche publics, soutenus par des réseaux européens et nationaux, s’appuient sur des approches multidisciplinaires et des modèles de collaboration qui rassemblent microbiologie, pharmacologie, informatique et sciences cliniques. Les progrès ne se limitent pas à la découverte de nouvelles molécules mais s’étendent à des stratégies de lutte contre les infections à travers des traitements ciblés, des thérapies associées et des diagnostics plus rapides.
Pour cadrer les enjeux et les évolutions, plusieurs articles et rapports de référence soulignent les progrès dans la connaissance des mécanismes de résistance et dans l’orientation des recherches vers des alternatives crédibles. Certaines initiatives public-privé, les programmes nationaux et les actions de veille sanitaire jouent un rôle fondamental dans la transformation de ces découvertes en pratiques cliniques. En parallèle, des ressources en ligne récentes et des publications scientifiques décrivent les limites actuelles et les espoirs promis par les approches non classiques. Cette synthèse met en lumière les possibilités, les incertitudes et les défis qui accompagnent l’émergence d’un nouveau paradigme thérapeutique face à des bactéries de plus en plus résilientes. Pour enrichir le récit, des liens vers des sources institutionnelles et des revues spécialisées apportent des éclairages complémentaires sur les avancées et les perspectives à moyen terme.
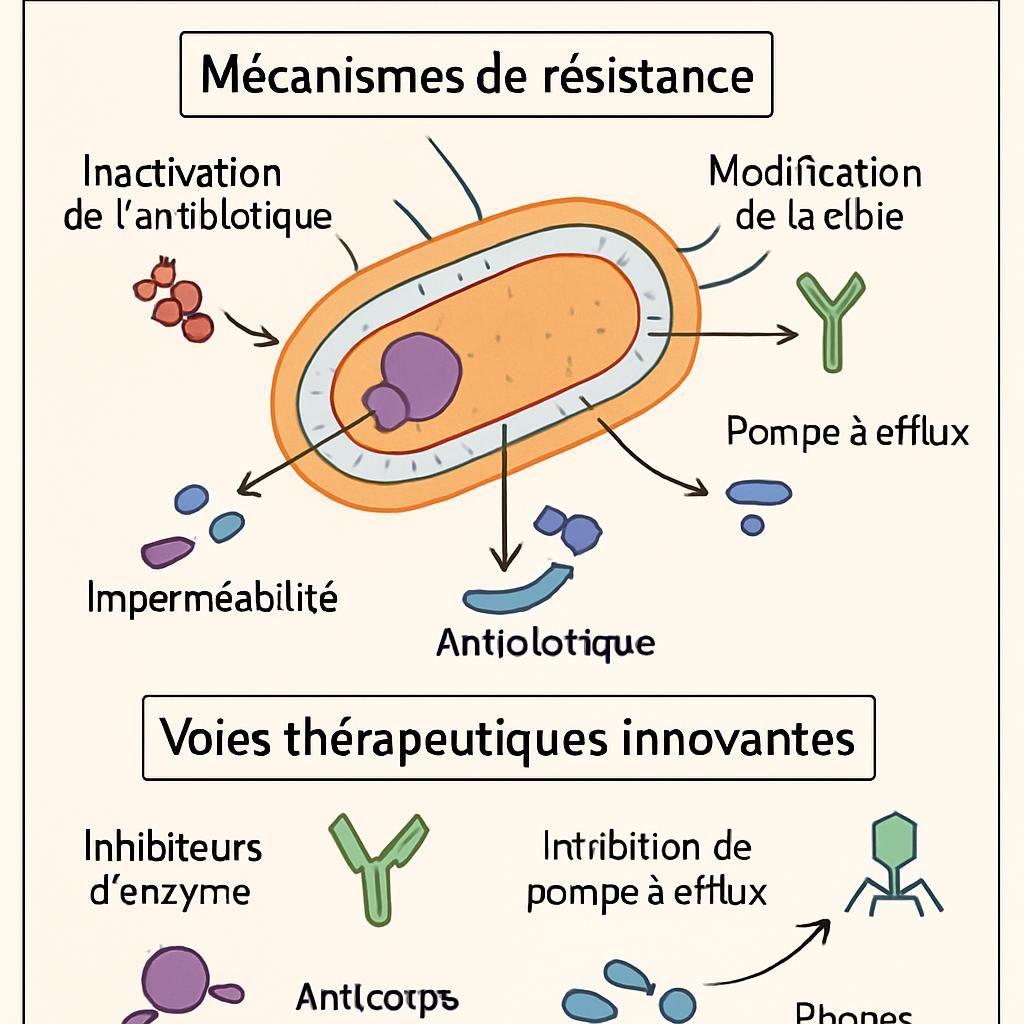
Voies thérapeutiques innovantes pour contrer les bactéries résistantes en 2026
Face à l’urgence de la lutte contre les infections causées par des bactéries résistantes, les chercheurs s’intéressent à des approches qui ne reposent pas uniquement sur les antibiotiques traditionnels. Dans ce contexte, la phagothérapie, les peptides antimicrobiens et les anticorps monoclonaux constituent des axes prometteurs, chacun apportant des mécanismes spécifiques pour désarmer les agents pathogènes sans détruire le microbiote de l’hôte. Des essais cliniques et des travaux précliniques montrent des résultats encourageants, mais les défis liés à la standardisation, à la sécurité et au coût restent importants. Par ailleurs, l’Intelligence Artificielle (IA) joue un rôle croissant dans l’identification de nouvelles molécules actives, dans le tri des phages les plus efficaces et dans l’élaboration de stratégies personnalisées en fonction des profils bactériens et des patient. Cette section explore ces avenues concrètes et leur état d’avancement en 2026, en s’appuyant sur des exemples et des données récentes.
Les bactériophages, ou phages, représentent une approche ancienne réactualisée par la science moderne. Ces virus qui ciblent spécifiquement les bactéries offrent l’avantage d’être très sélectifs. Dans certains pays européens, la phagothérapie est déjà utilisée dans des cadres cliniques, notamment pour des infections chroniques difficiles à traiter. Le recours à des collections de phages adaptés à la souche bactérienne d’un patient permet d’obtenir des résultats notables, avec des taux d’efficacité du ordre de 70 à 80 % dans des infections résistantes à l’antibiothérapie. Le statut varie selon les systèmes de santé, les réglementations et la disponibilité des ressources expérimentales. Au-delà des phages purs, les associations de phages avec des antibiotiques existent aussi, afin d’améliorer l’efficacité et de réduire les risques d’échappement. Des pays comme la Belgique ou le Portugal se positionnent comme des points d’ancrage pour la mise en œuvre de ces thérapies dans des contextes cliniques spécifiques.
Les peptides antimicrobiens, molécules produites par des organismes vivants, constituent une autre piste très active. Leur mode d’action polyphasiqué, qui vise à perturber la membrane ou les processus vitaux des bactéries, peut réduire les chances de formation de résistances comparé à certains antibiotiques traditionnels. Les chercheurs explorent les peptides issus de milieux aussi variés que les ressources marines ou les sols, en cherchant à optimiser stabilité, spécificité et tolérance chez l’hôte. Des exemples marquants comme des découvertes issues de microbes du sol ont démontré le potentiel d’outiller des traitements dependants de ces molécules, avec des études précliniques montrant une activité sur des souches multirésistantes. Cependant, la transition vers le clinique nécessite des protocoles rigoureux pour évaluer la sécurité et l’efficacité dans des contextes variés.
Les anticorps monoclonaux, connus pour leur rôle en oncologie, émergent comme des outils complémentaires ou préventifs contre les infections. En ciblant des facteurs de virulence bactérienne, ils peuvent potentier les effets des antibiotiques ou agir seuls pour prévenir le développement d’infections. Des essais en phase 2 ou 3 ciblent des infections respiratoires sévères et des infections associées à des bactéries telles que Pseudomonas aeruginosa ou Staphylococcus aureus. Le coût et la complexité des biothérapies constituent des défis, mais leur intégration progressive dans les protocoles cliniques est observée, notamment en réanimation où le risque de pneumonie associée à la ventilation est élevé. Dans ce contexte, les anticorps monoclonaux pourraient venir compléter des stratégies existantes pour réduire la mortalité et améliorer les résultats cliniques.
Une dimension supplémentaire est apportée par l’Intelligence Artificielle, qui accélère la découverte et la sélection des candidats. En identifiant rapidement des molécules actives et en optimisant les cocktails phages-anticorps-molécules, l’IA peut réduire les temps de développement et explorer des combinaisons inédites. Des projets coordonnés entre l’Institut Pasteur, le CNRS et d’autres instituts utilisent le séquençage du génome bactérien pour mieux comprendre les mécanismes de résistance et personnaliser les traitements. Des expériences récentes montrent que l’IA peut aider à concevoir des « cocktails » de phages efficaces sur une large gamme de souches, augmentant les chances de succès clinique tout en maîtrisant les coûts et les risques.
Pour comprendre l’environnement réglementaire et les perspectives industrielles, il est utile d’examiner des exemples concrets et les réflexions des responsables de la recherche. Des études et rapports de référence indiquent que le progrès dans ces domaines nécessite non seulement des avancées scientifiques mais aussi des cadres économiques flexibles et des partenariats durables entre les laboratoires, les hôpitaux et les industries. Dans ce cadre, la communication avec le grand public et les professionnels de santé est essentielle pour expliquer les bénéfices potentiels et les limites des nouvelles thérapies, et pour promouvoir une adoption mesurée et adaptée à chaque situation clinique.
| Voie thérapeutique | Stade clinique | Avantages | Limites |
|---|---|---|---|
| Bactériophages | Préclique/Essais cliniques limités | Spécificité élevée, réduction du microbiote perturbé | Risque d’émergence de résistances, logistique du traitement personnalisé |
| Peptides antimicrobiens | Préclinique à phase 2/3 | Moins de résistance croisée, activité ciblée | Stabilité et coût de production, sécurité à long terme |
| Anticorps monoclonaux | Phase 2/3 | Potentiels effets synergiques, prévention des infections | Coût élevé, administration spécifique |
| Intelligence artificielle | Outils de soutien | Rapidité dans la découverte et la personnalisation | Modélisation incomplète de la toxicité et des effets à long terme |
Dans le cadre de la recherche pharmaceutique, plusieurs initiatives nationales et internationales visent à soutenir ces cheminements. Des rapports et des revues spécialisées décrivent les avancées et les défis, notamment en termes de financement, de réglementation et d’évaluation clinique. Pour approfondir les sources officielles et les analyses académiques, on peut se référer à des ressources telles que Marie-Cécile Ploy et la résistance aux bactéries résistantes et à des synthèses sur l’état de la recherche en antibiotiques innovants disponibles sur Le Quotidien du Médecin. Ces sources complètent les informations techniques et permettent d’apprécier le chemin restant à parcourir pour transformer ces prometteuses approches en traitements réellement disponibles.
Les rapports de l’OMS et les analyses des organismes de recherche soulignent l’importance d’une perspective One Health, reliant la médecine humaine, la santé animale et l’environnement. En parallèle, des initiatives comme les programmes européens d’innovation et les centres nationaux de recherche renforcent la coopération et la vitesse de mise en œuvre. La clé réside dans l’hybridation des approches: combiner des outils biologiques avec des approches technologiques et une gestion rigoureuse des usages, afin de préserver l’efficacité des traitements tout en protégeant les patients et le microbiote. Le futur des infections résistantes est sans doute cintré par une mosaïque de solutions adaptées aux contextes locaux et aux besoins individuels des patients.
Perspectives pratiques et retours d’expérience
Le passage de la théorie à la pratique clinique nécessite des démonstrations concrètes. Le déploiement des phages, par exemple, dépend d’un cadre réglementaire clair, d’installations dédiées et d’un réseau de laboratoires capables d’identifier rapidement les souches et de proposer des phages efficaces. Des expériences en France et à l’étranger montrent que des réseaux dédiés et des plateformes thérapeutiques peuvent permettre d’appliquer ces traitements dans des cas spécifiques, comme les infections ostéo-articulaires résistantes ou les brûlures infectées. L’expérience pratique souligne aussi l’intérêt d’intégrer ces thérapies dans des parcours de soins multidisciplinaires, associant microbiologistes, cliniciens, formulaires hospitaliers et comités d’éthique. En parallèle, les peptides et les anticorps monoclonaux nécessitent des protocoles d’utilisation en combinatoire avec les traitements standard, afin d’évaluer les bénéfices cliniques et les potentielles interactions. Enfin, l’IA ne remplace pas le jugement clinique mais fournit un levier opérationnel pour guider les décisions thérapeutiques et accélérer les essais cliniques.
La mise en œuvre de ces voies thérapeutiques repose aussi sur des investissements en formation et en infrastructure. Les hôpitaux doivent être équipés pour la gestion des thérapies innovantes, la surveillance des effets indésirables et la collecte de données cliniques. Dans ce cadre, les institutions académiques et les organismes de recherche publient des guides et des protocoles destinés à faciliter le passage à l’échelle. Il convient aussi d’encourager la prévention et la réduction de la consommation d’antibiotiques lorsque cela est possible, afin de préserver l’efficacité des traitements disponibles et d’éviter l’émergence de nouvelles résistances. L’objectif est clair: rendre les technologies émergentes compatibles avec les réalités cliniques quotidiennes, tout en maintenant un équilibre entre sécurité, accessibilité et coût.
Pour nourrir le débat public et éclairer les professionnels, plusieurs ressources et analyses publiques proposent des synthèses utiles. Elles aident à comprendre les avancées, les limites et les perspectives des innovations médicales dans ce domaine. En outre, des publications spécialisées et des rapports institutionnels apportent des éclairages sur la dynamique de la recherche pharmaceutique et sur les implications éthiques et sociétales des nouvelles thérapies. L’issue dépendra de la capacité à coordonner la recherche, à financer les essais et à intégrer ces thérapies dans des systèmes de santé qui doivent rester accessibles et équitables.
Articles sur le même Sujet
IA et accélération de la recherche: où en est la transformation des approches
Le recours à l’intelligence artificielle transforme le rythme et le cadre de la découverte de nouveaux vecteurs thérapeutiques. En scrutant des bibliothèques moléculaires et en simulant des interactions biologiques, l’IA permet de hiérarchiser les candidats les plus prometteurs et de prédire des profils d’efficacité et de sécurité. Cette capacité est particulièrement utile dans la sélection de cibles et dans l’optimisation des propriétés pharmacodynamiques. Des projets conjoints entre l’Institut Pasteur, l’Inserm et les universités utilisent le séquençage du génome bactérien afin d’éclairer les mécanismes de résistance et d’anticiper les solutions les plus adaptées à chaque souche resistente.
En parallèle, des avancées dans la modélisation des interactions entre phages et bactéries montrent que l’IA peut aider à construire des cocktails de phages optimisés, augmentant les chances de succès tout en réduisant les risques d’apparition d’échappement. Des résultats précliniques illustrent la capacité de l’IA à identifier des combinaisons efficaces sur un large panel de souches. Cela peut se traduire par des protocoles plus rapides et plus personnalisables, ce qui est particulièrement pertinent face à la diversité des bactéries résistantes rencontrées dans les hôpitaux et les communautés.
Pour les professionnels de santé et les patients, cela signifie une évolution des pratiques cliniques et des protocoles de décision. L’objectif est clair: intégrer les outils numériques pour guider la prescription, réduire les durées de traitement lorsque cela est possible et favoriser des approches qui limitent les risques de résistance. Toutefois, la valeur prédictive de l’IA dépend de la qualité des données cliniques et de la rigueur des essais. Il convient donc de développer des cadres éthiques et des environnements de données sécurisés afin d’assurer transparence et sécurité.
En complément, les ressources publiques détaillent les progrès et les limites de ces technologies. Le dialogue entre chercheurs, médecins et décideurs politiques est essentiel pour faire émerger une innovation médicale qui soit scalable et fiable. Des sources comme l’INRAE sur les approches antimicrobiennes ou des rapports de l’OMS fournissent un cadre utile pour comprendre les trajectoires possibles et les défis qui restent à relever. Ces échanges contribuent à transformer les avancées technologiques en solutions cliniques concrètes et accessibles pour tous.
Voies thérapeutiques et adhésions médicales dans les pratiques hospitalières
Dans les services hospitaliers, l’intégration des nouvelles thérapies passe par une évaluation rigoureuse des risques et des bénéfices, une formation du personnel et une adaptation des protocoles. Les lignes directrices évoluent avec les données émergentes, et les médecins doivent être prêts à discuter des options avec les patients et à adapter les choix thérapeutiques en fonction du contexte clinique et des préférences du patient. Des exemples de travail interdisciplinaire existent déjà: des équipes dédiées à l’optimisation des traitements et à la surveillance des résultats cliniques peuvent contribuer à une adoption plus sûre et plus efficace des approches innovantes. La communication avec les patients est également primordiale pour expliquer les avantages et les limites des nouvelles thérapies et pour instaurer une confiance mutuelle.
En complément des thérapies, les mesures préventives et les pratiques de réduction de l’usage des antibiotiques restent cruciales. Une approche intégrée combinant prévention des infections, vaccination, hygiène et stewardship antibiotique peut réduire la pression sélective sur les pathogènes et préserver l’efficacité des traitements disponibles. Dans ce cadre, les expériences et les retours d’expérience des hôpitaux et des centres de recherche nourrissent les meilleures pratiques et favorisent l’émergence de standards partagés. La voie à suivre est claire: aligner les découvertes scientifiques sur des applications concrètes, tout en garantissant sécurité, accessibilité et durabilité pour les patients et les systèmes de santé.
- Phages adaptés à la souche et sécurité renforcée
- Peptides antimicrobiens et stabilité des formulations
- Anticorps monoclonaux comme compléments ou préventions
- Intelligence artificielle pour accélérer la découverte et la personnalisation
Qu’est-ce que la résistance aux antibiotiques et pourquoi est-elle si préoccupante en 2026 ?
La résistance aux antibiotiques désigne la capacité des bactéries à survivre malgré l’administration de traitements destinés à les détruire. En 2026, les infections bactériennes résistantes touchent un grand nombre de patients et les options thérapeutiques efficaces se font de plus en plus rares, augmentant le risque de complications graves et de mortalité.
Quelles sont les voies thérapeutiques innovantes les plus prometteuses ?
Les bactériophages, les peptides antimicrobiens et les anticorps monoclonaux constituent des axes majeurs. Les phages offrent une spécificité élevée, les peptides perturbent directement les membranes et les voies métaboliques des bactéries, et les anticorps peuvent neutraliser des facteurs de virulence ou compléter les antibiotiques. L’IA soutient ces approches en accélérant la découverte et l’optimisation des traitements.
Quels défis entourent l’adoption clinique de ces thérapies ?
Les défis incluent le coût élevé, la sécurité et la tolérance, la réglementation et la logistique (préparation et administration spécifiques), ainsi que la nécessité de démontrer une supériorité ou une complémentarité par rapport aux traitements existants. Des essais cliniques robustes et des cadres éthiques solides sont essentiels pour une intégration durable.
Comment l’IA influence-t-elle la recherche et le développement des antibiotiques?
L’IA aide à prioriser les molécules, à comprendre les mécanismes de résistance et à concevoir des cocktails thérapeutiques plus efficaces. Elle peut réduire les temps de découverte et améliorer les prévisions de toxicité, mais nécessite des données cliniques de haute qualité et une supervision humaine pour garantir la sécurité et l’éthique.




